![]()
CEDAMAZ 08(2018) 15 - 22
TUMOR CERVICAL INTRADURAL EXTRAMEDULAR: PRESENTACIÓN DE CASO
Extramedullary intradural cervical tumor: Case presentation
Klever Palacios-Ruilova1*, Marlon Reyes-Luna1,2 y Sandra Freire-Cuesta3
1 Carrera de Medicina Humana de la Universidad Nacional de Loja. Loja, Ecuador.
2 Hospital General Isidro Ayora de Loja. Loja, Ecuador.
3 Carrera de Laboratorio Clínico de la Universidad Nacional de Loja. Loja, Ecuador.
*Autor para correspondencia: kleverfercho20@gmail.com
RECIBIDO: 31/05/2018 APROBADO: 02/01/2019
Resumen
Los tumores intrarraquídeos son poco habituales, pudiéndose encontrar en un 15% de los tumores del sistema nervioso central; de estos, los tumores intradurales extramedulares se presentan en un 40% y tienen su origen en las leptomeninges o en las raíces nerviosas, y principalmente son meningiomas y schwannomas. Según la localización topográfica y origen pueden producir, al inicio, un síndrome radicular (tumores extradurales) y posteriormente cuando evolucionan originan compresión medular con trastornos de las funciones motora, sensitiva y, finalmente, vegetativa por debajo del nivel afectado. La presentación del caso trata de una paciente de sexo femenino de 21 años de edad, procedente de Loja, que desde hace un año y sin causa aparente, presenta cervicalgia de gran intensidad, que evoluciona a mielopatía refractaria a analgésicos; concomitantemente presenta cefalea, hipotonía muscular de extremidades superiores e inferiores, con instauración de síndrome en U que progresa a cuadriparesia, retención urinaria y pérdida de peso progresiva. Ingresa al servicio de neurocirugía y se realiza resonancia magnética nuclear de columna cervical, encontrándose a nivel de canal medular entre C1 y C2 en el lado izquierdo la presencia de lesión nodular ocupante de forma ovalada, provocando importante efecto de masa con compresión medular. Se procede a planeamiento quirúrgico mediante Laminectomía de arco posterior de C1 y C2 más extirpación de tumor. Mediante estudio histopatológico correspondiente se concluye que se trataría de un Meningioma Psamomatoso característico.
Palabras clave: Cervicalgia; Compresión medular; Meningioma; Schwannoma.
Abstract
Spinal cord tumors are rare and can be found in 15% of tumors of the central nervous system; amongst them, intradural extramedullary tumors occur in 40% and have their origin in the leptomeninges or nerve roots, and mainly they are meningiomas and schwannomas. According to the topographical location and origin they can produce, at the beginning, a radicular syndrome (extradural tumors) and later, when evolving, they originate spinal cord compression with disorders of motor, sensitive and, finally, vegetative functions below the affected region. The case presentation is a 21 year-old female patient, from Loja, who since one year ago and by no apparent cause, has intense neck pain, which evolves into a myelopathy refractory to painkillers; concomitantly, she has headache, muscle hypotonia in upper and lower extremities, with establishment of syndrome in U that progresses to quadriparesis, urinary retention and progressive weight loss. She is admitted to the service of Neurosurgery and a nuclear magnetic resonance of cervical spine is done to her, where an oval shaped nodular lesion is found at the level of spinal canal between C1 and C2 on the left side, causing significant mass effect with spinal cord compression. Surgical planning by means of laminectomy of posterior arch of C1 and C2 and removal of tumor is done. By a histopathological study we concluded that it might be a characteristic psamomatous meningioma.
Key words: Cervicalgia; Spinal cord compression; Meningioma; Schwannoma.
Introducción
Los tumores intrarraquídeos son relativamente infrecuentes, pudiéndose encontrar en un 15% de los tumores del sistema nervioso central. Basso et al. (2010) refiere que existe un gran número de estudios que reportan una incidencia baja en la frecuencia de presentación de los tumores medulares y se ha podido relacionar que cerca de nueve tumores cerebrales se encuentra un tumor medular y en una contigüidad de 1-2 por 100.000 habitantes. El mayor número de estos tumores se origina a partir del tejido neural, filum terminal, raíces nerviosas o meninges que se enrumban a invadir espacios en el compartimiento intradural y van a ser categorizados respecto a su relación con la médula espinal.
Los tumores intrarraquídeos tienen su origen a partir del tejido neural y se dividen en tres grupos: tumores de origen metastásicos, tumores intradurales extramedulares y tumores intramedulares. Si bien se encuentra metástasis en cada categoría, por lo general estas son extradurales, las cuales afectan en un 55% respecto a los tumores intrarraquídeos y se originan por fuera de la médula espinal en los cuerpos vertebrales o en el tejido epidural; los tumores intradurales extramedulares se presentan en un 40% y tienen su origen en las leptomeninges o en las raíces, y principalmente son meningiomas y schwannomas; el tercer grupo son las intramedulares que constituyen un 5%, se originan dentro de la médula y pueden llegar a invadir y destruir los haces y la sustancia gris, siendo los más frecuentes astrocitomas y ependimomas (Greenberg, 2010).
Debido al inicio insidioso en la presentación de los tumores medulares, los pacientes presentan generalmente sintomatología tardía, esto después de que los tumores hayan crecido a un tamaño significativo generando dolor intenso o sintomatología neurológica originaria del sitio de compresión o por debajo de la misma (Ng et al., 2018). Basso et al. (2010) hace referencia a que los tumores intrarraquídeos según su ubicación topográfica y origen pueden producir al inicio un síndrome radicular (tumores extradurales) y posteriormente, cuando evolucionan, producen compresión medular con trastornos de las funciones motoras, sensitivas y finalmente vegetativas por debajo del nivel implicado o afectado. Estas lesiones cuando se instalan comprometiendo la vía piramidal producen déficit motor espástico, reflejos osteotendinosos incrementados y el reflejo cutáneo plantar en extensión o signo de Babinski; en cambio, si compromete raíces, la lesión va a ser trastorno motor flácido con déficit sensitivo correspondiente (Greenberg, 2004).
La prevalencia de tumores intrarraquídeos cervicales en el servicio de neurocirugía del Hospital General Isidro Ayora de la ciudad de Loja es baja, ya que la mayoría de las veces los tratamientos suelen ser de resolución quirúrgica, motivo por el cual se transfiere a un hospital de tercer nivel para la resolución de los casos. Sin embargo, en nuestra paciente nos hemos visto obligados a solucionar el caso, debido a las condiciones clínicas-neurológicas que padece y a su vez por la condición socio-económica precaria que ha sido limitante; asimismo, podemos mencionar que la patología puede ser tratada adecuadamente en el establecimiento pues se cuenta con el personal profesional capacitado y con experticias en el campo de la Neurocirugía.
En el siguiente trabajo presentamos la presentación de un caso clínico, abordándolo desde su inicio hasta la resolución final del mismo. Este caso es importante dado que este tipo de patologías presentan una naturaleza de aparición rara en la ciudad de Loja, y además es el primer caso de esta patología en el Hospital General Isidro Ayora que concluye con resolución quirúrgica. Estamos seguros que el presente artículo contribuirá a la formación y enriquecimiento de conocimiento de futuros profesionales en el campo de la Neurocirugía.
Presentación del caso
Paciente de sexo femenino de 21 años de edad residente en Loja, estudiante, diestra, sin antecedentes patológicos personales ni familiares de importancia, que hace un año y sin causa aparente presentó cervicalgia de gran intensidad, sin irradiación, motivo por el cual recibe atención médica donde se prescribe analgésicos evidenciando una mejoría temporal. Hace ocho meses el cuadro se reagudiza debido a movimiento brusco de rotación forzada de la cabeza hacia la izquierda con posterior hipotonía muscular generalizada sin pérdida de la conciencia, por lo cual recibe tratamiento de empírico que indica rehabilitación y analgesia a su criterio, cediendo parcialmente el cuadro clínico.
Hace dos meses, paciente refiere cervicalgia de gran intensidad 9/10 más mielopatía, refractaria a la analgesia y la misma que se exacerba con los movimientos de rotación, lateralización y circunducción; se acompaña de cefalea, hipotonía muscular de extremidades superiores e inferiores, con instauración de síndrome en U que evoluciona a cuadriparesia, retención urinaria y pérdida de peso progresiva, motivo por el cual acude al servicio de Neurocirugía del Hospital General Isidro Ayora.
Paciente es ingresada al servicio de neurocirugía por presentar el cuadro antes mencionado y con evidencia de masa a nivel cervical, se solicitó resonancia magnética nuclear (RMN) simple y contrastada de columna cervical con el fin de precisar la causa y el tratamiento para la patología.
Al momento del ingreso, paciente orientada en tiempo, espacio y persona, Glasgow 15/15, al examen físico Hemodinámicamente estable con una tensión arterial de 110/60 mmHg, una frecuencia cardíaca de 72 latidos/min, una frecuencia respiratoria de 18 respiraciones/min, y temperatura axilar de 36,5 oC. Cabeza normocefálica, pupilas normoreflécticas, mucosas orales húmedas, cuello doloroso a la palpación profunda a nivel occipitocervical, dolor y limitación a los movimientos de rotación, flexión, extensión y circunducción, no se palpa adenopatías. Resto de aparatos y sistemas se encuentran normales y sin patología.
Al examen neurológico paciente se presentó consciente, orientada en tiempo, espacio y persona. Al examen de pares craneales no se evidencia lesión alguna. Al examen motor hipotonía muscular izquierda, hemiparesia 2/5 izquierda, hiperreflexia de extremidades superiores e inferiores con tendencia al clonus y signo de Babinski unilateral positivo.
Se solicita exámenes complementarios de rutina como Biometría hemática (BH), arrojando un reporte de glóbulos blancos de 14,3 k/µL más un valor de neutrófilos de 70,9%. Sin embargo, la paciente no muestras signos de infección bacteriana ni se evidencia focos infecciosos. El resto del examen de rutina se encuentra dentro de los límites y valores de normalidad, tal como se puede apreciar en la Tabla 1.
Tabla 1. Resultados de biometría hemática a paciente ingresada en Hospital Isidro Ayora de Loja.
|
Biometría hemática |
|
Glóbulos blancos 14,3 k/µL |
|
Linfocitos 6,9% |
|
Monocitos 2,1% |
|
Neutrófilos 70,9% |
|
Eosinófilos 0,1% |
|
Basófilos 0,1% |
|
Glóbulos rojos 4,6 M/µL |
|
Hemoglobina 13,3 g/dl |
|
MCV 83,0 fL |
|
MCHC 34,9 g/dL |
|
RDW-SD 36,7 fL |
|
RDW-CV 12,4 fL |
|
Plaquetas 250.000 /µl |
|
Volumen medio plaquetario 9,8 fL |
|
Tiempo parcial de tromboplastina (TTP) 11,0 seg |
|
Tiempo de protrombina (TP) 11,0 seg |
|
INR 0,83 |
Los resultados del uroanálisis de rutina reportan valores de normalidad como se puede apreciar en la Tabla 2.
Tabla 2. Resultados de Uroanálisis de rutina en paciente ingresada en Hospital Isidro Ayora de Loja.
|
Uroanálisis de rutina |
|
Color amarillo |
|
Aspecto ligeramente turbio |
|
Densidad 1015 |
|
pH 6,00 |
|
Glucosa Negativo |
|
Leucocitos Negativo |
|
Nitritos Negativo |
|
Cuerpos Cetónicos Negativo |
|
Bilirrubinas Negativo |
|
Urobilinogeno Negativo |
|
Proteínas + |
|
Leucocitos 0-2/campo |
|
Hematíes 0-1/ campo |
|
Células epiteliales Algunas |
|
Bacterias + |
|
Filamentos mucosos + |
|
Células Renales 1-3/ campo |
Resonancia Magnética Nuclear simple de encéfalo
RMN simple de encéfalo sin alteraciones morfológicas, imagen dentro de los parámetros y características de normalidad.
Resonancia Magnética Nuclear simple de columna cervical
Se realizaron secuencias ponderando los tiempos de relajación tisular, T1 y T2, en los planos axial y sagital. No se detectan anomalías en la morfología, intensidad de señal y alineación de los cuerpos vertebrales cervicales. La articulación odontoatloidea es normal. Los discos intervertebrales mostraron morfología, altura e intensidad de señal normal.
A nivel de canal medular entre C1 y C2 en el lado izquierdo, se observa la presencia de lesión nodular ocupante de forma ovalada. Con medidas de Longitud (L) 2,6 cm, Anteroposterior (AP) 1,4 cm y Transversal (T) 1,5 cm, la masa descrita provoca importante efecto de masa con compresión medular como se puede apreciar en la Figura 1A y 1B.
El reporte de la RMN simple de columna cervical con lo descrito anteriormente arroja una Impresión Diagnóstica (ID) de Tumor intradural extramedular cervical izquierdo de etiología por determinar ya que podría corresponder a Meningioma o Schwannoma.
A B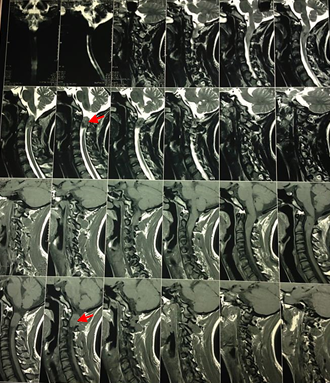
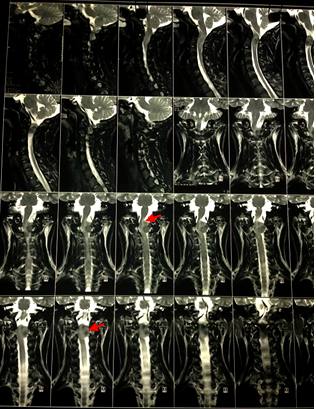
Figura 1. RMN simple de columna cervical, cortes Sagital y Coronal (A) y Sagital (B). Masa ocupante a nivel de C1-C2 (flechas).
Resonancia Magnética Nuclear simple y contrastada de columna cervical
En el canal medular cervical alto entre C1 y C2 en el lado izquierdo, se evidencia la presencia de lesión nodular ocupante, intrarraquídeo, intradural y extramedular, su forma es ovalada y las medidas son de L: 2,7 cm, AP: 1,4 cm, T: 2,1 cm, la masa descrita provoca importante efecto de masa con compresión medular, desplazada hacia la derecha tal como podemos apreciar en la Figura 2. En la Figura 3 podemos evaluar la utilización de contraste venoso en la RMN, lo cual nos muestra un importante reforzamiento de la lesión descrita.
El reporte nos arroja una ID de Tumor cervical intradural extramedular izquierdo; Meningioma cervical izquierdo.
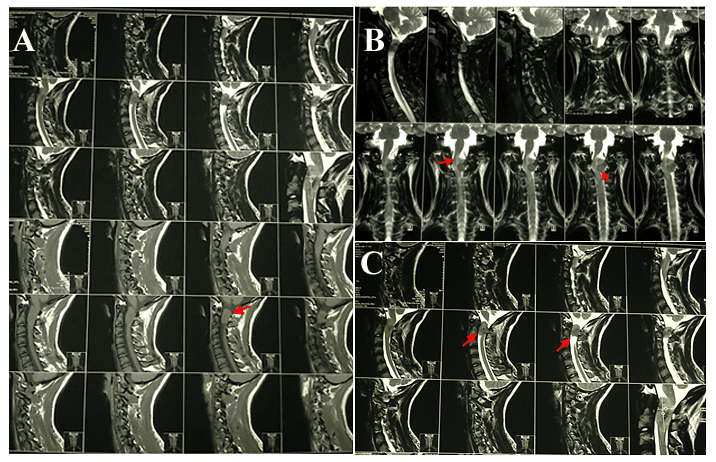
Figura 2. RMN
simple de columna cervical en tiempo de relajación T1 y T2, cortes Sagitales
T1 (A) Cortes Coronal (B) y Cortes Sagitales T2 (C). Masa que desplaza a la
médula cervical hacia la derecha (flechas).
Se solicita examen de marcadores tumorales de las neoplasias más frecuentes que generan metástasis al sistema nervioso central (SNC), en donde nos reportan que los marcadores tumorales solicitados para nuestra paciente son Negativos como se puede observar en la Tabla 3, corroborando que los valores obtenidos estuvieron dentro de los límites de la normalidad.
Tabla 3. Resultados de Marcadores Tumorales en paciente ingresada en el Hospital Isidro Ayora de Loja.
|
Marcadores tumorales |
|
CA 125 NORMAL |
|
CA 19-9 NORMAL |
|
AFP NORMAL |
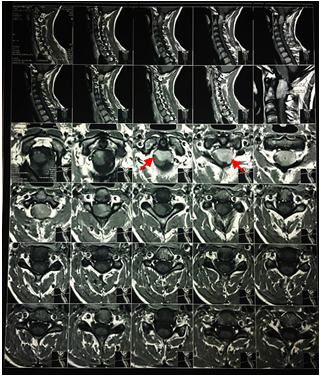
Figura 3. RMN contrastada de
columna cervical, cortes Sagital y Axial. Reforzamiento de la lesión por uso de
contraste (flechas)
Tomografía Axial Computarizada simple y contrastada de tórax, abdomen y pelvis
No se evidencia signos de patología alguna.
Evolución clínica
Paciente que ingresa al servicio de neurocirugía con diagnóstico de tumor cervical intradural extramedular del lado izquierdo, con tratamiento pre-quirúrgico a base de antinflamatorios debido a síndrome de compresión medular y edema citotóxico para lo cual se administra Dexametasona 8 mg por vía intravenosa cada 8 horas y Furosemida 10 mg vía intravenosa cada 12 horas, Paracetamol 1 g por vía oral cada 6 horas para cervicalgía presente. Paciente refiere disminución de dolor occipito-cervical y paresias de hemicuerpo izquierdo y con leve incremento de fuerza muscular. Paciente evoluciona favorablemente ante el tratamiento farmacológico.
Paciente fue sometida a intervención quirúrgica mediante resección de arco posterior de C1 y C2, se procede a durotomía de los segmentos indicados anteriormente con posterior exéresis del tumor medular-cervical antes descrito. Además podemos observar el lecho tumoral donde se encontraba la masa ocupante (Figura 4). Se procede a síntesis de la duramadre con duramadre sintética más sutura con hilo seda 4,0 aplicando punto Surgete continuo (Figura 5). Paciente con evolución post-operatoria satisfactoria, fue ingresada a la unidad de cuidados intensivos bajo ventilación mecánica asistida para mitigar las posibles complicaciones de edema cervical-medular reactivo post-quirúrgico. La evolución neurológica se podrá determinar con mayor exactitud luego de retirar la ventilación mecánica y de planificar un esquema de fisioterapia que podría durar entre 6-12 meses e incluso más.
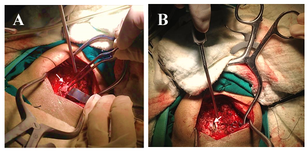
Figura 4. Intervención quirúrgica;
incisión más resección de arco posterior de C1-C2 (A) (flecha); lecho tumoral
donde se encontraba masa ocupante (B) (flecha).
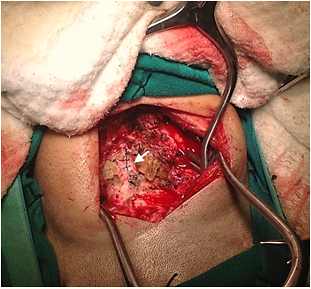
![]() Figura 5 Síntesis de Duramadre a
nivel de C1-C2 (flecha).
Figura 5 Síntesis de Duramadre a
nivel de C1-C2 (flecha).
![]()
Para valorar la evolución posquirúrgica de la paciente se solicitó RMN simple de columna cervical donde se realizaron secuencias ponderando los tiempos de relajación tisular, T1 y T2, en corte sagital y coronal de RMN a nivel de C1-C2. Se observa ausencia de tumor intradural extramedular, además se logra visualizar ligera hiperintensidad medular (Figura 6).
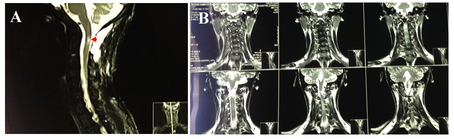
Figura 6. RMN corte sagital (A) y
corte coronal (B), ausencia de tumor intradural Extramedular más ligera
hiperintensidad medular C1- C2 (flecha).
Luego de la exéresis total del tumor antes descrito se envía a estudiar la muestra completa al departamento de Histopatología del Hospital General Isidro Ayora, donde posterior al estudio histopatológico y aplicando los métodos adecuados para arrojar el diagnóstico definitivo, nos reportan un estudio microscópico con nidos de células meningoteliales con tendencia a formar sincitios y remolinos inmersos en un estroma variablemente colagenizado con abundancia en cuerpos de psammoma. Mencionadas características histopatológicas hacen posible el diagnóstico histopatológico de Meningioma Psamomatoso cotejándose con la sospecha inicial que nos planteamos en el diagnóstico diferencial clínico. En la Tabla 4 se puede apreciar la descripción completa del estudio histopatológico.
Tabla 4. Resultados de Estudio Histopatológico del tumor descrito en la paciente ingresada en el Hospital Isidro Ayora de la ciudad de Loja.
|
Estudio histopatológico |
|
Proveedor: Dr. Marlon Reyes Luna Fecha de la biopsia: 10-06-2014 La presentación de Servicio / Médico: Neurocirugía Paciente: NN Sexo: Femenino Edad: 21 años Historia clínica: tumor de color blanco de bordes irregulares de aproximadamente 3,5 x 2 cm, ubicado a nivel de C1 y C2, lateralizado hacia izquierda que comprime y desplaza medula espinal favor descartar Meningioma vs. Schwannoma. Bruto del tejido: recipiente de formol que contiene tejido de color blanco que mide aproximadamente 3,5 x 2cm. Descripción Microscópica: Se muestra nidos de células meningoteliales con tendencia a formar sincitios y remolinos inmersos en un estroma variablemente colagenizado con abundancia en cuerpos de psammoma. Diagnóstico: Meningioma Psamomatoso |
Discusión
La presencia del dolor cervical corresponde a múltiples patologías que pueden comprometer cráneo, cuello y tercio superior del tronco, sin descartar patologías propias e intrínsecas, desde una simple neuralgia hasta lo más complejo como un síndrome de vena cava superior. En el caso de nuestra paciente, la evolución clínica que presentó y los resultados de los exámenes complementarios realizados, nos llevó a tener en cuenta que nos enfrentábamos a una patología del SNC y dentro de ella son los tumores primarios del SNC en los que nos enfocamos a realizar los diagnósticos diferenciales.
La mayor parte de los tumores primarios del SNC de ubicación medular son benignos (a diferencia de lo que ocurre en los tumores intracraneales). La manifestación inicial de la mayoría de estos tumores es consecuencia de compresión más que de invasión (Greenberg, 2004), esto se relaciona con la clínica presentada por la paciente debido a que la sintomatología principal con la que debutó fueron claros síntomas de mielopatía progresiva que se pueden producir principalmente por el efecto de masa que ocasiona el tumor.
Los tumores intrarraquídeos se clasifican con base en su relación con la duramadre y son dos grupos principalmente, los intradurales y los extradurales, de los cuales se subdividen en intramedulares-extramedulares y metastásicos, respectivamente (Garcia Roldán et al., 2013). En el presente caso clínico se trata de un tumor cervical intradural extramedular por lo que la bibliografía revisada refiere que estos tumores casi en un mismo número, son meningiomas y tumores benignos de la vaina nerviosa periférica (Greenberg, 2004). Los tumores de las vainas nerviosas periféricas, de acuerdo con la clasificación de la Organización Mundial de la Salud (WHO, por sus siglas en inglés), se subdividen en Schwannomas (WHO grado I), Neurofibromas (WHO grado II) y tumores malignos de las vainas nerviosas (WHO grado III/ IV) (Klekamp & M, 2007). De estos, el schwannoma es el que tiene mayor cantidad de características que encajan con la clínica y laboratorio de la paciente por lo que los diagnósticos diferenciales del caso fueron enfocados a un meningioma, Shawnnoma o una posible metástasis.
Se reporta que los meningiomas espinales tienen generalmente una localización en el canal medular del 55% para la parte torácica y 40% para la cervical, siendo más frecuente su localización posterolateral (Saraceni & Harrop, 2009), mientras que los Schwannomas tienen una localización principalmente dorsal y posterior o lateral. Los meningiomas son tumores de origen mesodérmico que se originan en las células aracnoideas próximas a las raíces espinales, presentando un crecimiento lento en sentido lateral sobre el espacio subaracnoideo hasta que se hacen sintomáticos, presentando como característica común mielopatía en los pacientes. Tienen su mayor incidencia en el sexo femenino con una relación de 3:2 con respecto al sexo masculino; la explicación fisiopatológica correspondería a la existencia de influjo hormonal debido a la asociación entre esta neoplasia y la expresión de receptores de progesterona (Ruiz et al., 2010).
Los tumores intradurales extramedulares presentan un lento crecimiento y una historia larga de síntomas y signos progresivos. La expresión clínica es el resultado del compromiso radicular y la compresión medular. Los déficits mielopáticos y los signos radiculares caracterizan a estos tumores, es aquí donde se hace énfasis para iniciar el análisis de los diagnósticos diferenciales. Se reporta en la evolución clínica inicial presentada por la paciente cervicalgia progresiva que es usual en esta patología, la misma que se describe como una sensación “sorda, dolorosa y quemante”; el déficit motor y sensorial son descritos en el 70-77% de los casos, mientras que las disestesias y trastornos esfinterianos en el 40% (Klekamp & M, 2007). Se correlaciona con la clínica debutada en el presente caso, pero lo que nos permite realizar una diferenciación clínica entre las posibles patologías es la mielopatía presentada que podría corresponder a un meningioma que evoluciona a un síndrome compresivo medular cervical con tendencia a desarrollar un síndrome en U, además existe la presencia de déficit de motoneurona superior debido a que esta se manifiesta con espasticidad de extremidades afectadas, hipereflexia y signo de Babinski positivo, extrapolando con el Shawnnoma que inicialmente presenta una radiculopatía cervical y se manifiesta con debilidad, trastornos sensitivos, hiporeflexia, atrofia y fasciculaciones en nivel afectado, sintomatología no presentada por la paciente. En el caso referente a una metástasis los estudios realizados no muestran compromiso del resto de aparatos y sistemas o evidencia de tumor primario. La RMN contrastada de la unión cráneo-cervical no corresponde a la metástasis mencionada anteriormente ya que esta tuviera otro tipo de patrón neurológico como cuadriparesia o cuadriplejía con compromiso de pares craneales bajos, condición que no presenta la paciente. Además, con marcadores tumorales negativos, así como TC simple y contrastada de tórax, abdomen y pelvis normales nos permite descartar esta patología.
El diagnóstico por imagen se basa en un conjunto de pruebas radiológicas, siendo estas la Tomografía Computarizada Simple con multidetección del volumen y reconstrucción 3D para observar calcificaciones intratumorales y agrandamiento del canal y foramen (Bruneau et al., 2005). La angiografía con sustracción digital es la modalidad apropiada para delinear la vascularización medular y se indica principalmente para ubicación de arterias y aferencias medulares que puedan sufrir daño durante la cirugía, pero dentro de ellas la modalidad estándar de oro para el estudio preoperatorio y análisis detallado del tumor es la RMN simple y contrastada del área afectada (Bruneau et al., 2005). En las imágenes ponderadas los schwannomas y meningiomas se presentan mayormente isointensos a la médula espinal. En las imágenes ponderadas en T2, los Schwannomas son sobre todo hiperintensos y los meningiomas pueden ser iso o hiperintensos (Bruneau et al., 2005). Se puede observar la clásica cola dural encontrada en los meningiomas y en los Schwannomas, puede observarse componentes quísticos en un 40% de los casos (Greenberg, 2004).
Como conclusión en presencia de Schawnnoma nuestra paciente debió presentar inicialmente una radiculopatía, condición ausente en ella y que debutó con la sintomatología propia de un síndrome compresivo medular puro, propio del meningioma, existiendo además en la RMN una característica radiológica pero no patognomónica de los meningiomas que se conoce como cola dural, que en la paciente se observa muy claramente, siendo de esta manera que el presunto tumor correspondería a meningioma, sin descartar la posibilidad de que se trate de un Schwannoma por las similares características radiológicas que presentan con los meningiomas.
Por tanto, el diagnóstico definitorio lo indica el estudio histopatológico y determinadas características intraoperatorias como que sea derivado de un nervio, indicando que se trata de un Schwannoma y no de un meningioma.
El primer tratamiento a considerar en el meningioma intradural extramedular es la resección quirúrgica de la masa tumoral para obtener un pronóstico favorable y evitar recidivas. El abordaje quirúrgico se plantea de acuerdo con el diagnóstico y la localización del tumor.
De acuerdo al tratamiento quirúrgico y estudio histopatológico realizado, más características intraoperatorias descritas anteriormente, se concluye que la etiología del tumor corresponde a un Meningioma Psamomatoso.
Conclusión
Como una conclusión final tenemos que el estudio histopatológico practicado al tumor en nuestra paciente es concluyente y confirmatorio para meningioma psamomatoso, y cabe recalcar que este caso de tumor cervical es el primero que se trata quirúrgicamente en el Hospital General Isidro Ayora, con evolución neurológica satisfactoria ya que se cuenta con el personal adecuadamente capacitado para realizar este tipo de intervenciones quirúrgicas.
Con base en la última valoración realizada por el servicio de Neurocirugía, la paciente se encuentra incorporada totalmente a la sociedad y goza de una excelente calidad de vida; además continúa en controles periódicos seriados en el servicio de consulta externa de Neurocirugía.
Literatura Citada
Basso A., G. Carrizo, J. Mezzdri, J. Goland & M. Socolovsky (2010). Neurocirugía: Aspectos clínicos y quirúrgicos. Argentina: Editorial O. E. Mestre.
Bruneau M., J. Cornelius & B. Georege (2005). Anterolateral approach to the V2 segment of the vertebral artery. Operative Neurosurgery, 57(4): 262-267.
Garcia Roldán N., G. Chater-Cure, M.T. Alvarado, E. Jimenéz-Hakim & G. Peña-Quiñones (2013). Meningioma cervical intra y extradural. Revista Mexico Neurocirugia, 14(4): 226-229.
Greenberg M (2004). Manual de neurocirugia ( ciudad de B. A. Leòn Turjanski (Jefe de la divisiòn de neurocirugia del Hospital Cosme Argerich, Ed.) (ediciones). Buenos Aires: Greenberg Graphics, Inc.
Greenberg M. (2010). Handbook of neurosurgery (7ma Edition). Tampa, Florida: THIEME.
Klekamp J. & M.S. (2007). Extramedullary tumors. In Surgery of spinal tumors (pp. 143–320). Berlin Heidelberg, Springer.
Ng Z., S. Ng, V. Nga, K. Teo, S. Lwin, C. Ning & T.T. Yeo (2018). Intradural Spinal Tumors—Review of Postoperative Outcomes Comparing Intramedullary and Extramedullary Tumors from a Single Institution’s Experience. World Neurosurgery, 109: e229–e232. https://doi.org/10.1016/j.wneu.2017.09.143
Ruiz J., A. Martínez, S. Hernández, H. Zimman, M. Ferrer, C. Fernández & J. Sanz-Ortega (2010). Clinicopathological variables, immunophenotype, chromosome 1p36 loss and tumour recurrence of 247 meningiomas grade I and II. Histology and Histopathology, 25(3): 341-349.
Saraceni C. & J. Harrop (2009). Spinal meningioma: chronicles of contemporary neurosurgical diagnosis and management. Clinical Neurology and Neurosurgery, 111(3): 221-226.